Diagnostyka i leczenie polineuropatii czuciowej

Wstęp
Obwodowe nerwy czuciowe różnią się wielkością i funkcją, począwszy od najmniejszych niezmielinizowanych włókien C i cienko zmielinizowanych włókien Aδ, które przewodzą szkodliwe i termiczne informacje (1,2) do większych włókien Aβ, które przekazują informacje proprioceptywne i wibracyjne (3). W rezultacie zaburzenia funkcji nerwów czuciowych są zróżnicowane i zależą od rodzaju uszkodzonego włókna nerwowego; u pacjentów występuje szeroki zakres objawów, od dominującego bólu (małe włókna) do dominującej ataksji (duże włókna). Niniejszy artykuł skupi się na neuropatiach, które mają wyraźnie dominujący ból lub dominującą ataksję. Obejmie on również inne zaburzenia, które objawiają się ataksją czuciową, ale wpływają na zwoje korzenia grzbietowego (DRG), włókna czuciowe korzeni nerwowych i kolumny grzbietowe. Omówiona zostanie również diagnostyka różnicowa polineuropatii czuciowych, podejście diagnostyczne do pacjentów z problemami czuciowymi oraz leczenie objawowe i specyficzne dla danej choroby problemami czuciowymi oraz leczenie objawowe i specyficzne dla danej choroby.
Prezentacja Kliniczna
Obraz kliniczny i wyniki badania fizykalnego zależą od rodzaju uszkodzonego włókna nerwowego i rozmieszczenia uszkodzenia nerwu. Pacjenci mogą zgłaszać kombinację pozytywnych (parestezje, piekący ból) i negatywnych (utrata czucia) zaburzeń czucia, a także zaburzenia równowagi chodu. Ważne kwestie dotyczące obrazu klinicznego obejmują ostrość początku, przebieg progresji w czasie oraz rozmieszczenie i jakość objawów czuciowych.
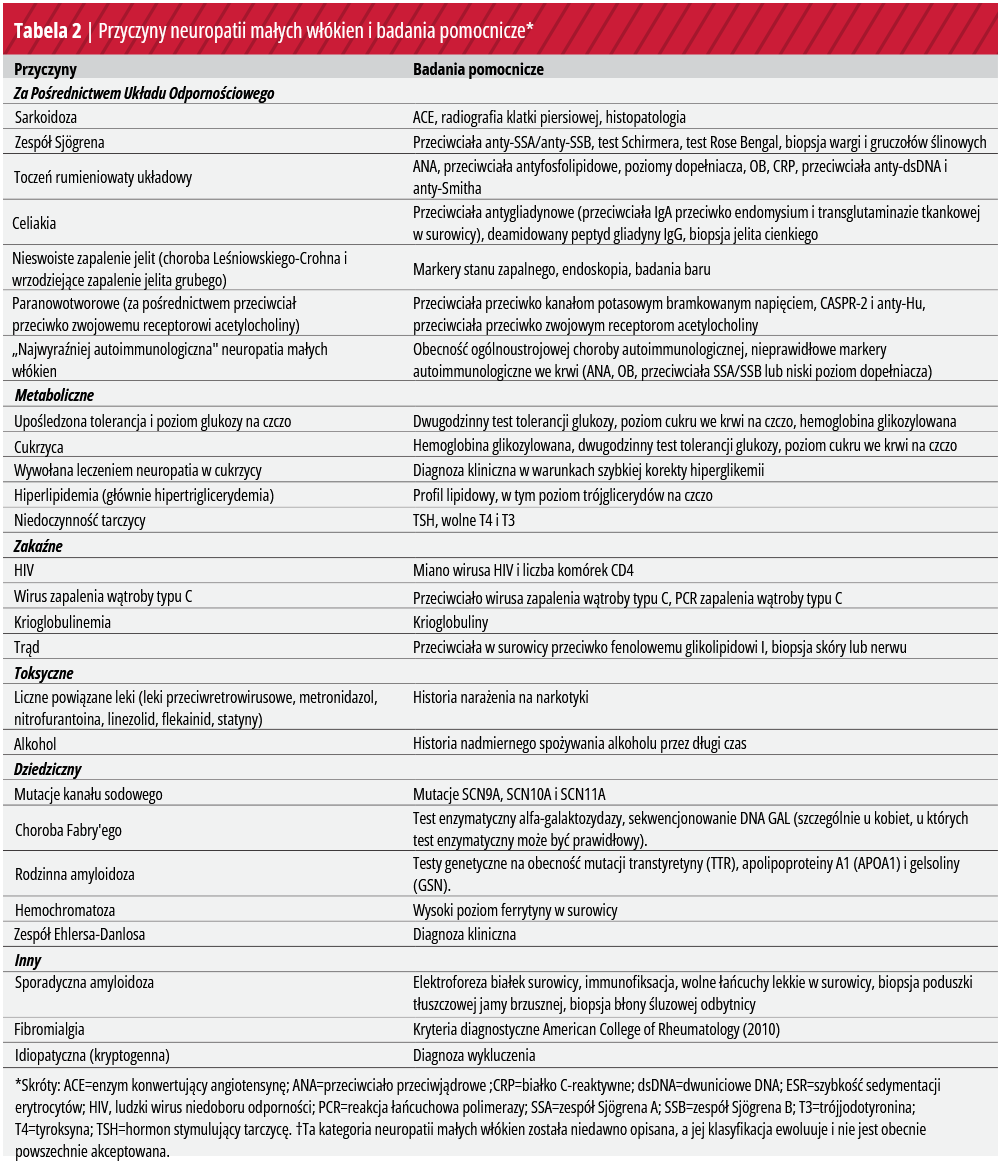
Neuropatie drobnych włókien
W neuropatiach małych włókien (SFN) uszkodzeniu ulegają cienkie zmielinizowane (Aδ) i niezmielinizowane (C) włókna odpowiedzialne za przenoszenie termicznych i szkodliwych bodźców czuciowych (1,2). Klinicznie, to uszkodzenie nerwów przekłada się na objawy ostrej, bolesnej lub piekącej parestezji; utratę czucia lub drętwienie; oraz niezdolność do rozróżnienia między odczuciami gorąca i zimna. Objawy mogą być niejasne, opisywane jako uczucie ucisku lub nienormalne odczucia w podeszwach stóp, nietolerancja bodźców dotykowych (niemożność noszenia skarpet lub dotykania pościeli) lub uczucie niespokojnych nóg. Rozkład objawów może być zależny lub niezależny od długości, dotyczyć kończyn, tułowia, twarzy lub może być kombinacją różnych wzorców (1,2,40-42). W zależności od przyczyny, początek objawów może być stopniowy, z powoli postępującym pogorszeniem lub podostry z szybszą progresją. Ból może być znaczny i powodować niepełnosprawność, a ostatnie duże włoskie badanie kohortowe pacjentów z bolesną neuropatią cukrzycową sugeruje, że ból może występować częściej u kobiet.
Dysautonomia jest często cechą SFN ze względu na upośledzenie współczulnej i przywspółczulnej funkcji włókien Aδ oraz pozazwojowej funkcji autonomicznej włókien C. Istotne jest, aby zapytać pacjentów o potencjalne zaangażowanie układu autonomicznego, w tym ortostazę, kołatanie serca, nieprawidłowe pocenie się, suchość w ustach, oczach lub skórze, objawy żołądkowo-jelitowe, w tym skurcze, biegunkę lub zaparcia, zaczerwienienie lub inne zmiany koloru skóry oraz zaburzenia erekcji.
Pacjent z SFN może mieć obniżoną temperaturę i uczucie kłucia podczas badania oraz potencjalnie allodynię, dysestezję lub przeczulicę podczas testów sensorycznych. Siła motoryczna, propriocepcja i odruchy rozciągania mięśni powinny być zachowane u pacjentów z czystą SFN. Skóra może być sucha, zanikowa lub przebarwiona (1,2,40).
Ataksja czuciowa
Zaburzenia wpływające na duże zmielinizowane włókna Aβ, włókna 1a, korzenie nerwów czuciowych lub DRG spowodują upośledzenie czucia wibracji i propriocepcji. Klinicznie skutkuje to połączeniem objawów utraty czucia, parestezji i zaburzeń równowagi chodu. Ataksyjne polineuropatie czuciowe mogą mieć ostry lub niejasny początek i stopniowo postępujący przebieg w wyniku dysfunkcji obwodowych nerwów czuciowych. Badanie fizykalne może wykazać brak lub zmniejszone czucie wibracji, nieprawidłową propriocepcję, obniżone lub nieobecne odruchy oraz ataksję czuciową.
W neuronopatiach czuciowych (neuronopatiach zwojów korzenia grzbietowego) dotknięte są neurony czuciowe korzenia grzbietowego i zwojów nerwu trójdzielnego. Obraz kliniczny charakteryzuje się wyraźną ataksją i utratą czucia, która może mieć charakter niezależny od długości lub wieloogniskowy. Ponadto często występuje ból i pozytywne objawy czuciowe z powodu zajęcia małych i średnich włókien nerwowych. (44). Może to również dotyczyć twarzy i tułowia (44-46). Wyniki badania fizykalnego będą przypominać te obserwowane u pacjentów z ataktycznymi polineuropatiami czuciowymi, chociaż deficyty czuciowe są częściej niejednolite, niezależne od długości lub uogólnione. Stwierdzenie pseudoatetozy, w wyniku upośledzenia aferentnego proprioceptywnego sygnału, jest cechą charakterystyczną dysfunkcji DRG (44,46,47). Chociaż siła motoryczna jest zachowana w czystych neuronopatiach czuciowych, może wydawać się upośledzona podczas badania z powodu braku propriocepcji podczas testów siły. Przebieg kliniczny może być stopniowy i podstępny w idiopatycznych postaciach choroby, ale zazwyczaj ma przebieg podostry u pacjentów z podłożami paranowotworowymi, immunologicznymi i toksycznymi (44).
U pacjentów z dysfunkcją kolumny grzbietowej może również występować ataksja czuciowa. Często pacjenci ci mają również objawy górnego neuronu ruchowego podczas badania, co sugeruje zajęcie dróg korowo-rdzeniowych i poprowadzi badającego z dala od lokalizacji w obwodowym układzie nerwowym. Gdy dotknięte są kolumny grzbietowe i drogi korowo-rdzeniowe, pacjenci będą mieli spastyczność, osłabienie oraz zmniejszone odczucia wibracyjne i proprioceptywne: tak zwany zespół kolumny tylno-bocznej (48).
Reszta artykułu dostępna po wykupieniu dostępu do newslettera.
